Ernährungstherapeutische Maßnahmen bei Dysphagie
Ernährungstherapeutische Maßnahmen bei Dysphagie
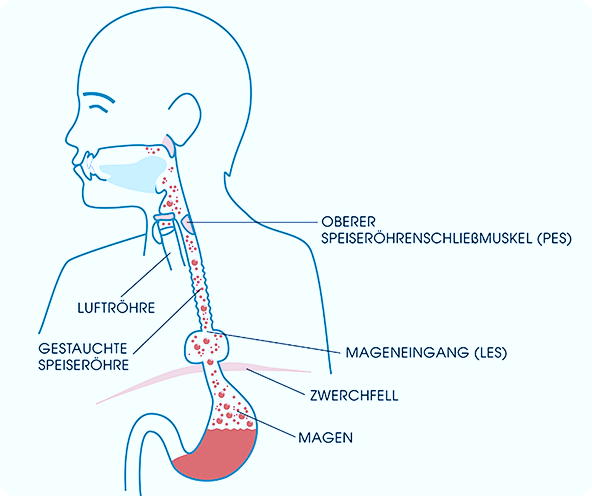
Schluckstörungen (Dysphagie) stellen eine erhebliche klinische Herausforderung dar. Sie erhöhen nicht nur das Risiko für lebensbedrohliche Aspirationen, sondern führen direkt zu Mangelernährung und Dehydration. Eine frühzeitige Identifikation durch strukturiertes Screening (z. B. MNA oder NRS-2002) ist daher essenziell.


Zentrale Ernährungsprobleme bei Dysphagie
01
Durch eine fundierte klinische Diagnostik lassen sich spezifische Risiken identifizieren. Im Fokus stehen dabei:
Aspirationsgefahr:
Das Eindringen von Nahrung oder Flüssigkeit in die Atemwege.
Quantitative Mangelernährung:
Eine unzureichende Aufnahme von Energie und Makronährstoffen (Proteinen, Kohlenhydraten, Fetten).
Dehydration:
Ungenügende Flüssigkeitsaufnahme, oft verstärkt durch die Angst vor dem Verschlucken bei dünnflüssigen Getränken sowie eine geringe Akzeptanz angedickter Flüssigkeiten.

Die Herausforderung der Texturmodifikation

02
Um sicher schlucken zu können, muss die Konsistenz von Speisen oft verändert werden (zerkleinert, püriert oder angedickt). Dies bringt spezifische Risiken, aber auch Chancen mit sich:
Geringere Nahrungsmenge:
Modifizierte Kost ist oft weniger appetitlich, was die Verzehrmenge reduziert. Prolongierte Mahlzeiten führen zudem oft zu vorzeitiger Erschöpfung.
Nährstoffverlust & Dichte:
Durch starke Verarbeitung sinkt die natürliche Dichte an Vitaminen (insb. Vitamin C und B-Komplex). Gegenmaßnahme: Durch gezielte Anreicherung (z. B. mit hochwertigen Ölen oder Proteinpulvern) kann die Nährstoffdichte modifizierter Kost jedoch signifikant gesteigert werden.
Erhöhter Bedarf:
Der Körper benötigt zur Regeneration oft mehr Nährstoffe, als durch die veränderte Kost zugeführt werden.
Der Teufelskreis der Dysphagie
03
Ein besonderes Risiko stellt die Sarkopenie (muskulärer Abbau) dar. Mangelernährung führt zu einem Verlust an Muskelmasse, der die am Schluckakt beteiligte Muskulatur überproportional stark betrifft. Dies verschlechtert die Schluckfunktion weiter – ein gefährlicher Teufelskreis entsteht:
Dysphagie führt zu sinkender Nährstoffzufuhr.
Mangelernährung entsteht.
Erhöhter Muskelverlust (insb. Schluckmuskulatur) tritt ein.
Die Dysphagie verschlimmert sich, und das Aspirationsrisiko steigt weiter an.
Empfehlung für die Praxis

04
Zur Senkung der Mortalitätsrate ist ein interprofessioneller Ansatz zwingend erforderlich.
Teamarbeit:
Logopäd:innen (Schlucktechnik/Konsistenz), Ernährungsexperten (Bedarfsdeckung) und Pflegefachpersonen (Essumgebung/Monitoring) müssen eng kooperieren.
Individuelle Planung:
Die Ernährungsplanung muss evidenzbasiert erfolgen. Reicht die orale Aufnahme trotz Optimierung nicht aus, sollten frühzeitig enterale Eskalationsstrategien (z. B. passagere Sondenernährung) geprüft werden, um den katabolen Teufelskreis zu durchbrechen.
Quellenangaben & Fachliche Leitlinien
Quellenangaben & Fachliche Leitlinien
DGEM (Deutsche Gesellschaft für Ernährungsmedizin): Leitlinie „Klinische Ernährung in der Geriatrie“. Betont den Zusammenhang zwischen Sarkopenie und Schluckstörungen.
ESPEN (European Society for Clinical Nutrition and Metabolism):
Guidelines on clinical nutrition and hydration in geriatrics (Volkert et al., 2019). Belegen die erhöhte Mortalität bei Mangelernährung durch Dysphagie.
IDDSI (International Dysphagia Diet Standardisation Initiative):
Weltweiter Standard für die Definition von Texturstufen zur Gewährleistung der Patientensicherheit.
Wirth, R. et al. (2013):
„Guideline clinical nutrition in geriatrics“, Journal of Parenteral and Enteral Nutrition. (Belegt den Teufelskreis aus Mangelernährung und Muskelschwund).
Clavé P., Shaker R. (2015):
„Dysphagia: current reality and scope of the problem“. (Grundlagenwerk zur klinischen Relevanz).